Gestión inicial
Esquema clínico
= Primers en tiroidología
= Presentación del Journal Club
= Discusión basada en casos (incluyendo mesas redondas)
= Conferencias de Gran Ronda
Resumen de Guías de Práctica Clínica
1. Evaluación preoperatoria
A. Historia del paciente y examen físico que influyen en el riesgo operatorio1
AAES
En previsión de la cirugía tiroidea, se deben obtener e identificar los siguientes hallazgos en la historia y el examen físico:
- Antecedentes personales o familiares de complicaciones asociadas a la anestesia general.
- Antecedentes personales de problemas de anestesia general debido a una intubación difícil o a una apertura oral limitada.
- Presencia de una cicatriz en el cuello o de una cirugía previa en el cuello que incluya:
- Procedimiento carotídeo,
- Cirugía de la columna cervical,
- Procedimiento de tiroides o paratiroides
- Cualquier antecedente de una anomalía de la hemorragia o de la coagulación.
- Medicamentos que afectan a la coagulación, incluidos los antitrombóticos o antiplaquetarios.
- Cualquier afección preexistente que cause diarrea crónica, como la enfermedad del intestino irritable (EII) o el bypass gástrico de Roux en Y.
- Los pacientes que se han sometido a una cirugía de bypass gástrico y que tienen previsto someterse a una tiroidectomía total o a una tiroidectomía de finalización, deben ser advertidos de que tienen un mayor riesgo de hipocalcemia postoperatoria grave.
B. Hipercalcemia2
AAES
- Los pacientes a los que se les diagnostica hipercalcemia y que están programados para someterse a una cirugía de tiroides deben someterse a una evaluación de hiperparatiroidismo
- La paratiroidectomía concurrente debe realizarse en pacientes que se someten a tiroidectomía y se les diagnostica hiperparatiroidismo primario
- Los pacientes a los que se les diagnostica hipercalcemia y que están programados para someterse a una cirugía de tiroides deben someterse a una evaluación de hiperparatiroidismo
C. Imágenes para nódulos tiroideos probados por biopsia o sospechosos
ATA // AAES // NCCN // TIRADS
- Se recomienda la ecografía del tiroides y del cuello, incluidos los compartimentos laterales de los ganglios linfáticos, en todos los pacientes sometidos a tiroidectomía por nódulos malignos o sospechosos. Es importante documentar meticulosamente el tamaño, la localización y la invasión de las estructuras adyacentes.1,3-5
- Se recomienda la realización de imágenes transversales (TC, RM) con contraste intravenoso para los pacientes con enfermedad avanzada, incluidos los tumores primarios invasivos o sintomáticos, o la afectación de ganglios linfáticos múltiple o voluminosa clínicamente aparente.1,4
- Se recomienda la aspiración con aguja fina de los ganglios linfáticos sospechosos por ecografía para confirmar la malignidad si es técnicamente posible y si esto cambiaría el tratamiento.2,3,6
- Para que los pacientes se clasifiquen como cN1b, sólo es necesario documentar un ganglio positivo en el cuello lateral.
Aconsejando FNA: Tamaño de los ganglios linfáticos
TIRADS-ACR vs. ATA
Existe un cierto desacuerdo entre las directrices a la hora de aconsejar la realización de una PAAF para los ganglios linfáticos sospechosos3,6
- ATA sugiere la realización de una PAAF de los ganglios linfáticos ecográficamente sospechosos si su diámetro menor es ≥ 8-10 mm.3
- TIRADS-ACR recomienda la biopsia por aspiración con aguja fina de todos los ganglios linfáticos sospechosos.6
- Un ganglio sospechoso en el compartimento central debe ser biopsiado si es técnicamente factible y si esto cambiaría el manejo. Un enfoque alternativo es extirpar cualquier ganglio sospechoso del compartimento central en el momento de la cirugía y obtener un análisis de sección congelada.
- El lavado de tiroglobulina de los ganglios linfáticos sospechosos es apropiado en pacientes seleccionados además de la citología, aunque la interpretación puede ser difícil en pacientes con una glándula tiroidea intacta.6
- La FDG-PET no se recomienda en la imagen de rutina para la evaluación de primera línea de la mayoría de los cánceres de tiroides.5,6
Contenido educativo complementario
Estrategias para superar los obstáculos a la atención especializada de la enfermedad tiroidea y el cáncer de tiroides
Presentadora: Dra. Megan Haymart
- 12:14 - Encuesta sobre la supresión de TSH
El Dr. Haymart analiza la probabilidad de que endocrinólogos y cirujanos recomienden la supresión de la TSH en situaciones clínicas de riesgo intermedio, bajo y muy bajo. Mediante un análisis multivariante, los médicos con mayor volumen (más de 40 pacientes al año) eran menos propensos a suprimir la TSH en pacientes de riesgo bajo o muy bajo. - 16:23 - Interacción médico-paciente
El Dr. Haymart presenta los resultados de una regresión logística ponderada multivariable que muestra cómo los médicos que atienden a más de 40 pacientes con cáncer de tiroides al año se asocian con un menor uso de yodo radiactivo para el cáncer de tiroides de bajo riesgo. - 21:46 - Jerarquía de necesidades
La Dra. Haymart analiza el modelo de jerarquía de necesidades de Maslow en relación con los resultados del cáncer de tiroides. Presenta diferentes áreas que podemos abordar para mejorar la atención y reducir las disparidades. - 27:48 - Oportunidades para la sanidad móvil
El Dr. Haymart comparte la importancia y el potencial de la telemedicina para reducir las disparidades, especialmente en entornos rurales.
2. Vigilancia activa (AS)
A. Cáncer papilar de tiroides intratiroideo ≤ 1 cm
ATA // ESMO // JAES // NCCN
- En pacientes adecuadamente seleccionados con cáncer papilar de tiroides de bajo riesgo ≤ 1 cm de dimensión máxima (T1a, microcarcinomas papilares) que parece estar confinado al tiroides, se puede considerar un enfoque de gestión de vigilancia activa (AS) como alternativa a la cirugía de tiroides. Los tumores primarios que se encuentran en la superficie posterior del lóbulo tiroideo en proximidad al nervio laríngeo recurrente no se consideran candidatos ideales para la AS.
- Las características clínicas que favorecerían la intervención quirúrgica en lugar de la vigilancia activa incluyen:
- Citología que indica una variante agresiva,
- Localización del tumor en una ubicación subcapsular cerca del nervio laríngeo recurrente o de la tráquea,
- Evidencia de enfermedad metastásica,
- Exposición a la radiación, o extensión extratiroidea,
- Edad < 20 años,
- Otros trastornos quirúrgicos del tiroides o paratiroides en pacientes con cánceres adecuados de bajo riesgo.
- La presencia de tumores localizados en la superficie anterior del tiroides y que muestren pruebas de imagen de una mínima invasión de los músculos de la cintilla suprayacente representan un área de cierta controversia en cuanto a la idoneidad de la AS. Sin embargo, algunas directrices avalan la seguridad de la AS en este grupo de pacientes.
- No hay información fiable que respalde la seguridad del AS en función de la presencia de mutaciones específicas.
- Los pacientes con cánceres de tiroides de bajo riesgo que se consideran candidatos adecuados para la AS no necesitan una TC de tórax antes de la AS, pero pueden requerirla si la enfermedad progresa.
- La enfermedad multifocal, si todas las lesiones cumplen los criterios de bajo riesgo, no es una contraindicación para la AS.
- Los pacientes con antecedentes familiares de cáncer de tiroides pueden ser candidatos adecuados para la AS.
- Los pacientes con cánceres micropapilares de tiroides, por lo demás favorables, no deben ser excluidos de la AS sobre la base del grado de vascularidad del nódulo o del patrón o grado de calcificación.
- Los pacientes con enfermedad de Graves coexistente y un cáncer de tiroides micropapilar adecuado para el seguimiento no deben ser excluidos de la AS.
- La supresión de la TSH puede tener un papel en los pacientes sometidos a AS.
Contenido educativo complementario
Invasión de un nervio laríngeo recurrente a partir de cánceres papilares de tiroides pequeños y bien diferenciados
Presentador: Dra. Samantha Newman
La Dra. Samantha Newman comenta el artículo anterior. El éxito de un enfoque de gestión de vigilancia activa para el cáncer papilar de tiroides (CPT) de bajo riesgo depende en gran medida de la selección adecuada de los pacientes. Por ejemplo, los tumores primarios situados en una posición subcapsular inmediatamente adyacente a la tráquea o a un nervio laríngeo recurrente (RLN) se consideran inapropiados para la vigilancia activa. Dado que las imágenes preoperatorias no pueden descartar de forma fiable la extensión extratiroidea ni revelar el curso completo del RLN en relación con la glándula tiroidea, es importante que los clínicos comprendan las ubicaciones subcapsulares de los tumores y los tamaños mínimos de los mismos que tienen más probabilidades de estar asociados con la invasión macroscópica de los RLN.
- 6:23 Consideraciones sobre la vigilancia activa
La Dra. Samantha Newman analiza los factores que se deben tener en cuenta a la hora de determinar si la vigilancia activa es una opción para los pacientes con cáncer de tiroides, señalando las implicaciones de la invasión del nervio laríngeo recurrente en esta decisión. - 21:16 Tamaño y ubicación
La Dra. Samantha Newman presenta los hallazgos sobre el tamaño del tumor de tiroides y la probabilidad de invasión del nervio laríngeo recurrente, destacando sus posibles implicaciones para las directrices relacionadas con la gestión de la vigilancia activa. - 41:36 Consideraciones quirúrgicas para la invasión del RLN
El Dr. Ricard Simo ofrece una visión general de las consideraciones quirúrgicas que hay que tener en cuenta a la hora de enfrentarse a la posible invasión del nervio laríngeo recurrente de los tumores de tiroides en los pacientes.
Vigilancia activa del microcarcinoma papilar de tiroides en adultos de bajo riesgo
Presentador: Iwao Sugitani, MD, PhD
El Dr. Iwao Sugitani habla de la vigilancia activa (AS) del microcarcinoma papilar de tiroides (PTMC) en Japón, incluyendo sus antecedentes históricos y perspectivas futuras.
- Como resultado de (AS) para más de 2.000 pacientes con PTMC cT1aN0M0, la gran mayoría de los tumores no crecieron, sólo unos pocos pacientes desarrollaron metástasis en los ganglios linfáticos (LNM), y los resultados no se vieron muy afectados por el retraso de la cirugía.
- Las directrices han reconocido que la AS para pacientes con PTMC de bajo riesgo es una alternativa atractiva a la cirugía inmediata.
- Los candidatos a la AS son pacientes adultos con PTMC clínica T1aN0M0 de bajo riesgo.
- La AS tiene el mérito de realizar múltiples PTMC para evitar la tiroidectomía total y las complicaciones quirúrgicas resultantes.
- Los criterios para la AS podrían ampliarse a tumores <15 mm.
- No hay pruebas sobre el tiempo que debe transcurrir antes de suspender la AS. Se recomienda el AS durante toda la vida.
- La evidencia sobre los resultados informados por los pacientes (PRO) en relación con el manejo de la PTMC de bajo riesgo es aún insuficiente, por lo que se requieren estudios comparativos a largo plazo en el futuro.
El lobo con piel de cordero: el microcarcinoma papilar de tiroides en Estados Unidos
Presentador: Emad Kandil, MD, MBA, FACS, FACE
Resumen
El Dr. Emad Kandil presenta un estudio de cohorte retrospectivo que explora la presencia de características patológicas de alto riesgo en el momento de la presentación del microcarcinoma papilar de tiroides (MTP) y la asociación de estas características con las metástasis a distancia.
- Los resultados demostraron que una intervención quirúrgica más agresiva mejoraba la supervivencia de los pacientes con PTMC que presentaban características patológicas avanzadas.
- El Dr. Kandil concluye que todos los pacientes con PTMC deberían ser advertidos de que la intervención quirúrgica podría servir como enfoque diagnóstico y terapéutico.
- La Dra. Louise Davies señala que los factores que se asocian a la disminución de la supervivencia pueden identificarse antes de la cirugía, y que estos factores pueden evaluarse antes de aconsejar al paciente sobre la mejor forma de proceder.
- El Dr. Davies subraya que la adecuación de la vigilancia debe reevaluarse en cada visita con un paciente.
Identificar los factores de riesgo para reducir la necesidad de tiroidectomías
Presentador: Janice Pasieka, MD
Resumen
La Dra. Janice Pasieka presenta un estudio sobre la identificación de los factores de riesgo intraoperatorios y su papel en la reducción de la necesidad de una tiroidectomía completa en pacientes con cáncer papilar de tiroides de bajo riesgo. El Dr. Jeffrey Harris se une como comentarista invitado y considera el papel de la lobectomía en los cánceres de tiroides de bajo riesgo.
- Tradicionalmente, la tiroidectomía total era el tratamiento estándar para los CTP de 1 cm o más de tamaño.
- En 2015, las directrices de la ATA establecían que se podía realizar una tiroidectomía total o una lobectomía para los CTP que midieran entre 1 y 4 cm sin ninguna otra característica de alto riesgo.
- Puede haber características ocultas de alto riesgo reconocidas tanto en la operación como en el postoperatorio en pacientes aparentemente de bajo riesgo.
- Una pregunta desafiante para los clínicos: ¿qué factores preoperatorios deben usarse para determinar los pacientes adecuados para la lobectomía para minimizar la necesidad de tiroidectomía completa?
- El objetivo de este estudio era doble: 1) identificar la prevalencia de las características intraoperatorias de alto riesgo y su impacto en la reducción de la necesidad de tiroidectomía completa, y 2) determinar si la variación de los criterios de selección preoperatoria para la lobectomía podría reducir la necesidad de tiroidectomía completa.
- El estudio descubrió que la prevalencia de las características intraoperatorias de alto riesgo era de 21%, y que la variación de los criterios de selección preoperatoria para la lobectomía no podía reducir la necesidad de tiroidectomía completa.
- A pesar de una cuidadosa evaluación preoperatoria, los pacientes con CTP de bajo riesgo deben ser informados de que existe una tasa de conversión intraoperatoria de 21% a tiroidectomía total, y que hasta 30% de los pacientes seguirán necesitando una tiroidectomía completa.
- Sigue sin estar claro si se debe ofrecer la lobectomía para la mayoría de los cánceres de tiroides de bajo riesgo.
Un análisis cuantitativo que examina la elección de los pacientes de la vigilancia activa o la cirugía para el manejo del cáncer papilar de tiroides de bajo riesgo
Presentador: Anna Sawka, MD
- 4:03 Tratamiento del PTC con vigilancia activa (AS)
El Dr. Sawka define la vigilancia activa y discute los criterios y las recomendaciones para usar la vigilancia activa para tratar el PTC. - 8:36 ¿Cómo deciden los pacientes el tratamiento?
La Dra. Sawka habla de la metodología de su estudio longitudinal y de cómo su equipo investigó los múltiples factores que podrían afectar a las decisiones de tratamiento de los pacientes en relación con la PTC. - 30:20 Limitaciones del estudio
El Dr. Sawka habla de las limitaciones del estudio, como la validez de los cuestionarios y el posible sesgo de remisión. - 34:24 Presentación del Dr. Elisei
- 38:42 Factores que afectan a la progresión de la enfermedad en la EA
El Dr. Elisei destaca los hallazgos de múltiples estudios para explicar cómo la progresión de la enfermedad del PTC bajo vigilancia activa se correlaciona con factores como la edad, el embarazo y la ansiedad. - 46:20 ¿Es segura la vigilancia activa para los pacientes de PTC?
La Dra. Elisei resume los resultados de un estudio que realizó para evaluar el crecimiento del tumor a lo largo del tiempo en pacientes sometidos a vigilancia activa y comenta las consideraciones finales.
B. Frecuencia y duración de los estudios de ultrasonido
ATA // JAES // NCCN
- La vigilancia activa incluye evaluaciones ecográficas cada 6 meses durante 2 años, seguidas de una vigilancia anual.5-7
- Es aconsejable continuar con el AS durante toda la vida del paciente, incluso en los años más avanzados, debido a la preocupación por la posibilidad de que aparezca una enfermedad más agresiva en los pacientes mayores.7
C. Indicaciones para aconsejar la cirugía a los pacientes
ATA // JAES
- Diámetro del tumor
Diámetro del tumor
JAES vs. ATA
- La JAES aconseja la cirugía para tumores de diámetro > 15 mm6
- La ATA aconseja la intervención quirúrgica para los tumores de diámetro > 13 mm7
- Crecimiento del tumor:
- Aumento del diámetro máximo del nódulo en > 3 mm.
- El crecimiento se define como un aumento de 20% en al menos dos dimensiones del nódulo y un aumento mínimo de 2 mm, o un aumento de 50% o más en el volumen.3
- Aparición de nuevos ganglios linfáticos.
- Aparición de otra enfermedad tiroidea o paratiroidea.
- Cambio en las preferencias de los pacientes.
Contenido educativo complementario
Experiencia con la vigilancia activa del carcinoma de tiroides de bajo riesgo en un país en desarrollo
Presentador: DrS. Álvaro Sanabria y Carolina Ferraz
Resumen
El Dr. Sanabria y el Dr. Ferraz presentan su investigación que detalla el uso de la Vigilancia Activa frente a la cirugía inmediata en los países en desarrollo de América Latina.
- La incidencia del cáncer de tiroides está aumentando, especialmente en el caso del CTP y de los tumores de bajo tamaño. Sin embargo, la tasa de mortalidad sigue siendo baja.
- El sobrediagnóstico de los carcinomas tiroideos de bajo riesgo aumenta la posibilidad de realizar cirugías innecesarias.
- El objetivo del estudio del Dr. Sanabria fue presentar la experiencia de la vigilancia activa en pacientes con nódulos tiroideos clasificados como Bethesda V-VI en Colombia
- En la primera visita del paciente, es necesario moderar la ansiedad del paciente con respecto al diagnóstico, ofrecer información sobre las alternativas de tratamiento, y luego tomar una decisión informada (8:46)
- Hay ciertas tendencias que suelen influir en la decisión de una persona de someterse a la vigilancia activa o a la cirugía. Aquellos que son más ansiosos o tienen menos de 40 años tienden a favorecer la cirugía. Por el contrario, quienes temen la cirugía y tienen la disciplina de seguir un programa de vigilancia y asistir a un seguimiento a largo plazo optan con más frecuencia por la vigilancia activa (13:58)
- El Dr. Sanabria descubrió que 62% de los pacientes tenían nódulos que permanecían estables o incluso disminuían de tamaño durante la vigilancia.
- Con estos datos, el Dr. Sanabria sugiere que la vigilancia activa es ciertamente posible en los países en vías de desarrollo, a pesar de las grandes diferencias en los sistemas de salud y en las estructuras sanitarias. Los resultados son similares a los de Japón, Estados Unidos e Italia.
- El diámetro medido en milímetros es un mejor indicador del crecimiento de los nódulos en comparación con el volumen. Esto se debe a que la fórmula del volumen puede sobrestimar el comportamiento biológico.
- El Dr. Ferraz complementó la presentación del Dr. Sanabria con una discusión sobre los retos y perspectivas de la vigilancia activa del carcinoma de tiroides de bajo riesgo en América Latina.
- Una encuesta de endocrinólogos y cirujanos de cabeza y cuello en Brasil reveló que 23% de 657 médicos de la muestra preferían la vigilancia activa como primera opción para los pacientes con nódulos sospechosos de menos de 10 mm. De los 77% que abogaban por la cirugía, 58% recomendaban específicamente la tiroidectomía total. Así pues, los médicos de Brasil siguen prefiriendo la cirugía (31:00).
- En el sector público de los hospitales brasileños, los proveedores deberían tomarse un tiempo extra para explicar la vigilancia activa a sus pacientes. Un reto para ello es la duración limitada de las citas y la gran demanda de pacientes en dichos hospitales.
- En el sector privado, los pacientes suelen tener muchos médicos que dan recomendaciones independientes. Esto socava la recomendación del cirujano. El Dr. Ferraz concluye haciendo hincapié en las siguientes sugerencias del Dr. Sanabria sobre la vigilancia activa: Debe haber más estudios multicéntricos para la población latinoamericana, hay que educar adecuadamente a los pacientes y darles más tiempo de forma individual con sus médicos, y se necesita una educación médica urgente para transmitir que la vigilancia activa es segura y factible. (37:05)
Barreras para la adopción de la vigilancia activa
Presentador: Dra. Susan Pitt
Resumen
La Dra. Susan Pitt presenta una conferencia sobre las barreras para la adopción de la vigilancia activa (AS) en los cánceres papilares de tiroides de bajo riesgo.
- Hay una falta de información sobre el AS disponible en línea. (7:32)
- Entre los obstáculos de los pacientes a la AS se encuentran: el miedo al cáncer, la suposición de que la cirugía es el tratamiento por defecto y la tranquilidad que puede suponer la extirpación del cáncer. (11:18)
- Las barreras identificadas por los médicos para la AS incluyen la concienciación/conocimiento, las creencias sobre el cáncer y los resultados de la AS, la autoeficacia, la falta de disponibilidad de datos/protocolos, las preocupaciones por la mala praxis y el desacuerdo con las directrices. (38:08)
- Muchos de los obstáculos para la adopción del AS son ajustables. Existe la esperanza de que el AS pueda utilizarse con mayor frecuencia y eficacia en los Estados Unidos de cara al futuro. (40:32)
3. Tratamiento quirúrgico
Contenido educativo complementario
Tratamiento quirúrgico de la enfermedad nodular tiroidea - Evolución personal a lo largo de 4 décadas de práctica
Presentador: Jeremy Freeman, MD, FRCSC, FACS
Tomando como referencia cuatro décadas de práctica, el Dr. Jeremy Freeman presenta áreas problemáticas en el manejo del cáncer diferenciado de tiroides, así como posibles vías de avance.
Resumen
El Dr. Jeremy Freeman destaca siete áreas problemáticas en el manejo del cáncer diferenciado de tiroides:
- Uso generalizado de ultrasonidos inadecuados
- Enfoque liberal de la aspiración con aguja fina
- Cirugía primaria más extensa de lo necesario
- Utilización liberal de la disección central del cuello profiláctica
- Amplia aplicación de la RAI
- Enfoque agresivo de la recidiva del compartimento central (y quizás lateral)
- Demasiados cirujanos operando en muy pocos casos
El Dr. Jeremy Freeman propone que la educación y un mayor desarrollo de los marcadores moleculares pueden servir como soluciones a muchas de estas áreas problemáticas en el manejo del cáncer diferenciado de tiroides.
El Dr. Mike Tuttle sugiere que el cambio hacia un paradigma agresivo en el manejo del cáncer de tiroides en años anteriores fue probablemente causado por un aumento en la tecnología y una línea de pensamiento de "sentido común" (si alguien tiene cáncer, lo quiere sacar").
Tendencias en el tratamiento del cáncer papilar de tiroides localizado en los Estados Unidos (2000-18)
Presentador: Elisa Pasqual, MD, PhD
Resumen
Antecedentes: En respuesta a la evidencia de sobrediagnóstico y sobretratamiento del carcinoma papilar de tiroides (CPT), las directrices para adultos de la Asociación Americana de Tiroides (ATA) de 2009 y 2015 recomendaron una cirugía menos extensa (lobectomía frente a tiroidectomía total) y un uso más restringido de yodo radiactivo (RAI) posquirúrgico en el manejo del CPT con bajo riesgo de recurrencia. En 2015, se sugirió la vigilancia activa como una opción viable para algunos CTP de <1 cm, o microcarcinomas. Las directrices pediátricas de la ATA de 2015 también cambiaron hacia un uso más restringido de la IRA para los CPT de bajo riesgo. El impacto de estas recomendaciones en el tratamiento de los CPT de bajo riesgo en adultos y niños sigue sin estar claro, especialmente después de 2015.
Métodos: Utilizando datos de 18 registros de Vigilancia, Epidemiología y Resultados Finales (SEER) de Estados Unidos (2000-2018), describimos las tendencias temporales en el tratamiento de primer curso informado (tiroidectomía total sola, tiroidectomía total+RAI, lobectomía, sin cirugía, y otro/desconocido) para 105.483 pacientes diagnosticados con primer CTP primario localizado (sin metástasis ganglionares/distantes), en general y por características demográficas y tumorales.
- 14:59 Cambios en el tratamiento de la PTC a lo largo del tiempo
La Dra. Elisa Pasqual describe las tendencias en el tratamiento del carcinoma papilar de tiroides localizado a lo largo del tiempo según el tamaño de los tumores, que van de 0 a 4 cm. - 25:56 Una redacción más fuerte, resultados más fuertes
La Dra. Whitney Goldner revisa los resultados de los estudios que sugieren que el uso de una redacción más fuerte en las directrices de tiroides da lugar a mayores cambios en la práctica. - 43:50 Tendencias en el tratamiento de la PTC: Conclusiones y preguntas
La Dra. Elisa Pasqual habla de los mensajes para llevar a casa en relación con los cambios en el tratamiento junto con los cambios en las directrices para la PTC y señala las cuestiones para una mayor investigación.
Seguridad, eficacia y viabilidad de la tiroidectomía ambulatoria
Presentador: Dra. Minerva Romero Arenas
- 3:47 Tiroidectomía hospitalaria frente a la ambulatoria
El Dr. Arenas ofrece algunos antecedentes sobre el cambio de la tiroidectomía hospitalaria a la ambulatoria y consideraciones importantes como el coste, la duración de la estancia hospitalaria, el entorno quirúrgico y los factores del paciente. - 14:07 ¿Cuándo es adecuada la tiroidectomía ambulatoria?
El Dr. Arenas habla del impacto de las guías de práctica clínica en la tiroidectomía ambulatoria. - 17:44 Indicaciones y contraindicaciones de la tiroidectomía ambulatoria
El Dr. Arenas profundiza en qué factores se asocian a mayores complicaciones.
A. Extensión de la cirugía inicial de tiroides
ATA // ESMO // JAES // NCCN
La extensión adecuada de la resección tiroidea, es decir, la lobectomía ipsilateral (LT) frente a la tiroidectomía total (TT), es controvertida para el CPT y el CTF de bajo riesgo. Las decisiones sobre la extensión de la tiroidectomía deben ser individualizadas y determinadas en consulta con el paciente. Hay que tener en cuenta que la TT permite el tratamiento con yodo radiactivo, mejora la evaluación posterior al tratamiento con tiroglobulina sérica y, por lo general, tiene una menor tasa de recidiva; sin embargo, hay una mayor tasa de complicaciones quirúrgicas, como el hipoparatiroidismo y la lesión del nervio laríngeo recurrente, especialmente entre los cirujanos de bajo volumen.5-8
La evaluación del riesgo preoperatorio y la toma de decisiones adaptadas al riesgo para la extensión de la tiroidectomía son cruciales. En general, se recomienda la TT para los casos de ATA de alto riesgo y la LT para los casos de ATA de bajo riesgo.
ATA Los cánceres de bajo riesgo y bien diferenciados deben cumplir todos los criterios siguientes:
- Tumor primario < 4 cm, sin ETE, cN0, cM0.5-8
- Los criterios ganglionares para los cánceres de tiroides de bajo riesgo incluyen ganglios que no son clínicamente evidentes y menos de 5 ganglios patológicos donde todos los ganglios son micrometástasis (< 2 mm).5,6
- Nódulos unilaterales en el tiroides o nódulos de apariencia de bajo riesgo en el lóbulo contralateral,5,6,8
- Sin exposición previa a la radiación de cabeza y cuello,5,6,8
- No hay antecedentes familiares de cáncer de tiroides,5,6,8 y
- No hay características agresivas en la citología.5,6,8
En el caso de los pacientes con tumores de riesgo intermedio de ATA (que no pertenecen al grupo de bajo o alto riesgo), se puede elegir entre TT o LT. Algunas de las siguientes características sólo pueden conocerse tras la escisión quirúrgica y la revisión histológica.
- ATA Los cánceres de riesgo intermedio incluyen uno o más de los siguientes criterios:5,6
- Mínima extensión extratiroidea.
- Presencia de características histológicas agresivas, como el caracol, la célula alta y la columna.
- Evidencia de invasión vascular en el PTC.
- Enfermedad ganglionar clínicamente evidente.
- > 5 ganglios linfáticos patológicos todos < 3 cm en su mayor dimensión.
- Microcarcinoma papilar multifocal con ETE y BRAFv600E mutación.
- Evidencia de enfermedad ganglionar en el primer escáner de cuerpo entero posterior al tratamiento.
Contenido educativo complementario
Disminución marcada en el tiempo de la cirugía de conversión después de la vigilancia activa del microcarcinoma papilar de tiroides de bajo riesgo
Presentador: Akira Miyauchi, MD, PhD
Antecedentes
Durante las últimas tres décadas, la incidencia del cáncer de tiroides ha aumentado rápidamente en muchos países.
- Principalmente debido al aumento de la detección de pequeños PTCs
- El microcarcinoma papilar (≤ 1 cm) (PMC) se convirtió en alrededor de 50% de los cánceres de tiroides
Sin embargo, la mortalidad por cáncer de tiroides se mantuvo estable.
- Muchos investigadores sugirieron el sobrediagnóstico y el sobretratamiento de los CPT pequeños
Además, los estudios encontraron cáncer de tiroides latente (> 3 mm) en el 2,3 al 6,4% de las personas.
- Los estudios de cribado con US-FNA encontraron que el 3,5% de las mujeres japonesas adultas tenían cáncer de tiroides (Takebe K et al.), aunque la prevalencia del cáncer de tiroides clínico era de 3,1/100.000
La hipótesis
El Dr. Miyauchi planteó la hipótesis de que la mayoría de los microcarcinomas papilares seguirían siendo pequeños. ¿Cómo podríamos distinguir entre los que crecerán y los que seguirán siendo pequeños?
- Observación sin cirugía inmediata
- Operar sólo a los que muestran una ligera progresión no sería demasiado tarde
- La intervención quirúrgica inmediata de todas las CMP podría resultar más perjudicial que beneficiosa
Vigilancia activa del PMC de bajo riesgo
El Dr. Miyauchi propuso un ensayo clínico de observación sin cirugía inmediata en el Hospital de Kuma en 1993
- El diagnóstico se realizó con FNA guiada por US. (El VPP es 98%)
- Para los CMP de alto riesgo, se recomendó la cirugía.
- Para los CMP de bajo riesgo, se propuso la cirugía y la observación. Los pacientes eligieron.
- Los pacientes que eligieron la observación fueron seguidos con US a los 6 y 12 meses.
- Se recomendó a los pacientes la cirugía si los tumores mostraban un aumento de tamaño de 3 mm o más, o si aparecían nuevas metástasis en los ganglios linfáticos.
Resultados
1235 pacientes, 5% tenían antecedentes familiares de cáncer de tiroides, 12% tenían multiplicidad
- A los 10 años, el 8% de los pacientes presentaba un aumento de tamaño del tumor de 3 mm o más
- A los 10 años, el 3,8% de los pacientes presentaba metástasis en los ganglios linfáticos
Sorprendentemente, los pacientes menores de 40 años eran más propensos a mostrar agrandamiento del tumor y metástasis en los ganglios linfáticos que los ≥ 40 años.
Sólo la edad joven, y no la multiplicidad o los antecedentes familiares, se asoció significativamente con el aumento de tamaño del tumor.
- Además, sólo la edad joven, y no la multiplicidad o los antecedentes familiares, se asoció significativamente con la metástasis en los ganglios linfáticos.
- El PMC puede dejar de crecer después del punto de ampliación del tumor.
Conclusiones
Independientemente de los motivos, los pacientes con PMC en la última parte del estudio de vigilancia activa (AS) eran significativamente menos propensos a someterse a una cirugía de conversión que los de la primera parte.
- Es probable que la acumulación de resultados favorables con la EA haya contribuido significativamente a la confianza de los médicos y a la comprensión de la enfermedad por parte de los pacientes
- Estos cambios deberían ser naturales cuando nos encontramos con una nueva modalidad de gestión
Alcance de la cirugía tiroidea en los cánceres de tiroides de bajo riesgo
Presentador: Iain Nixon, MD
Extensión extratiroidea - Tasas de complicaciones - Histología
Exactitud de la prueba diagnóstica de la ecografía frente a la tomografía computarizada para la metástasis en los ganglios linfáticos cervicales del cáncer papilar de tiroides
Presentador: Srinivasan Harish, MD
- 1:54 ¿Cuál es la técnica de imagen preoperatoria más eficaz?
El Dr. Alabousi comenta cómo se utilizan actualmente las diferentes técnicas de imagen para evaluar la PTC, y cómo su revisión sistemática compara la ecografía (US) frente a la TC para la evaluación preoperatoria. - 4:33 Pasos para realizar una revisión sistemática
El Dr. Alabousi explica los criterios de inclusión/exclusión, los métodos de extracción de datos y las evaluaciones del riesgo de sesgo que se utilizaron al elaborar la revisión sistemática. - 13:58 Destacar las comparaciones entre estudios
El Dr. Alabousi resume los resultados de la revisión sistemática, comparando los hallazgos para la metástasis de los ganglios linfáticos cervicales, del compartimento lateral y del compartimento central. - 24:42 ¿Cuándo utilizar la TC junto con la ecografía?
Basándose en los resultados de la revisión sistemática y en estudios anteriores, el Dr. Alabousi recomienda casos específicos en los que sería beneficioso utilizar la TC además de la ecografía.
B. Indicaciones de la lobectomía tiroidea5,7
JAES // NCCN
- Nódulos unilaterales en el tiroides, con o sin nódulos de apariencia de bajo riesgo en el lóbulo contralateral (para los nódulos en el lóbulo contralateral que cumplen con los criterios para la ARF, se recomienda la ARF antes de la cirugía)
- No hay antecedentes familiares de cáncer de tiroides
- No hay características citológicas agresivas
- Neoplasias foliculares (Bethesda IV) que carecen de evidencia de invasión o enfermedad metastásica
Contenido educativo complementario
Tiroidectomía por etapas
Presentador: Ashok Shaha, MD, FACS
Sobretratamiento - Complicaciones de la cirugía - Medicina basada en la evidencia
Tratamiento de pacientes con cáncer de tiroides tras lobectomía
Presentadora: Dra. Jennifer Perkins
- 4:13 - Elección del abordaje quirúrgico Consideraciones
El Dr. Perkins ofrece una visión general de los factores clínicos que influyen en la decisión de elegir entre lobectomía o tiroidectomía total. - 7:25 - Aumento del nivel de tiroglobulina
El Dr. Perkins presenta el caso de una mujer de 68 años con un nódulo tiroideo izquierdo detectado incidentalmente en una ecografía carotídea. Esta paciente se sometió a una hemitiroidectomía izquierda y presentó un aumento de los niveles de tiroglobulina cinco años después de la cirugía. El Dr. Perkins presenta otros estudios para examinar si la tiroglobulina postlobectomía es fiable. - 16:30 - Tiroidectomía completa
El Dr. Perkins presenta el caso de una mujer de 35 años con un nódulo tiroideo palpable en la exploración física. La PAAF reveló un cáncer papilar de tiroides de 1,9 cm, variante de células altas. El Dr. Perkins evalúa si esta paciente debe someterse a una tiroidectomía completa y, en caso afirmativo, si debe recibir una ablación con yodo radiactivo. - 23:36 - Invasión vascular
El Dr. Perkins comparte el caso de una mujer de 54 años que se sometió a una lobectomía derecha. Como esta paciente presentaba dos vasos de invasión vascular, el Dr. Perkins examina el impacto de la invasión vascular y la invasión capsular.
C. Presencia de nódulos contralaterales
En el caso de los nódulos del lóbulo contralateral que cumplen los criterios para la PAAF, se recomienda la PAAF antes de la intervención quirúrgica.
D. Indicaciones para la tiroidectomía total
ATA // ESMO // JAES // NCCN
La tiroidectomía total es aconsejable para los pacientes con tumores que presentan características de alto riesgo de ATA que incluyen las siguientes:
- Diámetro máximo del tumor T > 4 cm.
- Extensión extratiroidea bruta (ETE).
- Sin metástasis en los ganglios linfáticos clínicamente aparentes.
- Algunas directrices limitan los criterios de alto riesgo a N1 > 3 cm o N1 con extensión extraganglionar.
- Sin metástasis en los ganglios linfáticos clínicamente aparentes.
- No hay características agresivas en la citología.
- Los pacientes con exposición previa a la radiación de cabeza y cuello en la infancia o la adolescencia son candidatos a la TT.
Existe una controversia sobre la ETE mínima o la ETE sólo al músculo esternotiroideo (T3b).
- Ciertas directrices recomiendan el TT para los pacientes con ETE mínimo o tumor T3b;8
- Otras directrices no incluyen el tumor T3b en el grupo de alto riesgo y consideran que la LT es un procedimiento quirúrgico adecuado.7
E. Indicaciones para la sección congelada intraoperatoria
ATA // AAES
- La sección congelada puede proporcionar información importante sobre la presencia de metástasis en los ganglios linfáticos del compartimento central en situaciones en las que esa información cambiará el procedimiento quirúrgico.2
- La sección congelada puede ser útil para confirmar la malignidad cuando esa información cambie el procedimiento quirúrgico; es más probable que la sección congelada sea informativa para el PTC clásico y es poco probable que sea definitiva para el carcinoma folicular o la variante folicular del PTC.6
- La sección congelada puede desempeñar un papel en la confirmación de la identificación del tejido paratiroideo.2
Contenido educativo complementario
Lobectomía comparada con tiroidectomía total
Presentador: Susana Vargas-Pinto, MD
En el Virtual Journal Club de esta semana, el Dr. Vargas-Pinto y el Dr. Shaha revisaron los estudios recientes que comparan los resultados de la lobectomía tiroidea y la tiroidectomía total en pacientes con cáncer de tiroides de bajo riesgo.
Resumen
- Hemos tenido el honor de escuchar a la Dra. Susana Vargas-Pinto y al Dr. Ashok Shaha durante el Virtual Journal Club de hoy. La Dra. Vargas-Pinto es una cirujana hispana bilingüe interesada en reducir las disparidades en la atención sanitaria de las comunidades latinas en Estados Unidos. Es miembro de la Asociación Médica Nacional Hispana, la Sociedad Quirúrgica Latina y la Sociedad de Honor del Humanismo de Oro.
- El Dr. Shaha es cirujano titular del Memorial Sloan Kettering Cancer Center. Es un autor prolífico, con más de 600 artículos revisados por pares.
- Debido a la falta de datos prospectivos sobre los resultados, los proveedores han estado debatiendo el uso de lobectomías frente a tiroidectomías para el carcinoma diferenciado de tiroides durante los últimos 25 años. Históricamente, la tiroidectomía total ha sido el estándar de atención para el CTP mayor de 1 cm.
- En 2015, la Asociación Americana de Tiroides estratificó a los pacientes con cáncer de tiroides bien diferenciado en función del riesgo de recurrencia y pidió que se considerara la lobectomía como una opción para la extensión inicial de la cirugía para los pacientes clasificados como de "bajo riesgo". Sin embargo, después de estas directrices, la comunidad quirúrgica expresó su preocupación por la falta de datos que apoyen un control regional local inferior después de la lobectomía.
- La revisión sistemática del Dr. Vargas-Pinto de los resultados funcionales comparativos entre los dos resultados quirúrgicos demostró que
- En resumen, no hubo diferencias en la supervivencia global entre la lobectomía y la tiroidectomía total para los pacientes diagnosticados de cáncer papilar de tiroides clásico de bajo riesgo según la definición de las directrices de la ATA de 2015. Aun así, los pacientes sometidos a lobectomía deben ser asesorados sobre el riesgo de recurrencia en el lóbulo contralateral y desarrollar una estrategia de vigilancia activa tras la operación.
- El Dr. Shaha continúa esta presentación con una discusión de por qué las lobectomías han sido un tema controvertido entre los cirujanos durante los últimos años. En última instancia, hace hincapié en la importancia de evitar el sobretratamiento en el tratamiento del cáncer de tiroides. Esto, junto con la tendencia a la disminución del uso de la terapia adyuvante, es la razón por la que las lobectomías deben ser más consideradas entre los pacientes con cáncer de tiroides de riesgo bajo e intermedio.
- Las complicaciones de la cirugía de tiroides son directamente proporcionales a la extensión de la tiroidectomía e inversamente proporcionales a la experiencia del cirujano.
4. Cirugía de tiroides completa
B. Indicaciones de la lobectomía tiroidea
ATA // AAES // ESMO // NCCN
- En los pacientes que se someten a una lobectomía por enfermedad presuntamente benigna o maligna conocida, la patología final informará al equipo de tratamiento sobre la agresividad biológica de la enfermedad. La decisión de realizar una tiroidectomía completa debe tomarse cuando una tiroidectomía total hubiera sido inicialmente aconsejable si la información histológica se conociera antes de la operación o durante la misma.2,6
- Las indicaciones para la tiroidectomía completa basadas en los hallazgos intraoperatorios o después de la cirugía incluyen:
- Tumor > 4 cm.2,5,6
- Identificación de metástasis a distancia.5-8
- Márgenes de resección brutos positivos.5
- Extensión extratiroidea bruta, incluida la afectación del RLN o de la tráquea.2,5,6
- Enfermedad multifocal macroscópica (> 1 cm).5
- Metástasis ganglionares confirmadas, excepto cuando la enfermedad ganglionar es incidental (N1A) y hay menos de 5 ganglios confirmados patológicamente y ninguno de los ganglios es > 5 mm o todos los ganglios tienen un tamaño < 2 mm. 6
- Cáncer de tiroides poco diferenciado.5
- Enfermedad maligna contralateral confirmada.5
- ATA Características de riesgo intermedio no incluidas anteriormente para las que el cirujano debe considerar una tiroidectomía completa tras una discusión exhaustiva con el paciente y un equipo de atención multidisciplinar:
- - El tumor no tiene una histología agresiva (por ejemplo, célula alta, variante hobnail, carcinoma de células columnares),6
- Cáncer papilar de tiroides con invasión vascular.5
- N1 clínico o > 5 N1 patológico con todos los ganglios linfáticos implicados < 3 cm en su dimensión mayor.*7
- Microcarcinoma papilar multifocal con ETE y6
i. Indicaciones del carcinoma folicular
ATA // JAES // NCCN
- El carcinoma folicular mínimamente invasivo no requiere tiroidectomía completa.6
- La invasión vascular (> 4 vasos) debe ser sometida a una tiroidectomía total.5-7
- Las características de alto riesgo para las que se debe considerar la tiroidectomía completa incluyen:
- Edad > 45 años y tamaño > 4 cm.7
B. Evaluación preoperatoria antes de la tiroidectomía completa
AAES // NCCN
- Todos los pacientes que se consideran para una tiroidectomía completa deben someterse a un examen de su laringe para confirmar la movilidad de la cuerda vocal en el lado inicial de la cirugía.2
- Antes de emprender una tiroidectomía completa, se debe realizar una evaluación exhaustiva de los compartimentos laterales para determinar si hay ganglios del compartimento lateral clínicamente evidentes si esa evaluación no se ha realizado antes de la lobectomía inicial. Se debe realizar una biopsia de los ganglios sospechosos del compartimento central y lateral.5
- En el paciente que se considere candidato a una tiroidectomía de finalización basada en la patología inicial o final y que experimente una lesión en el RLN en el momento de la cirugía inicial, el cirujano puede optar por:
- Esperar un periodo de tiempo razonable para que la cuerda vocal recupere su función.
- Proceda a la cirugía en el lado contralateral tras una amplia discusión con el paciente.2
5. Alcance de la cirugía de los ganglios linfáticos
ATA // AAES // ESMO // JAES // NCCN
B. Linfadenopatía lateral metastásica sospechosa o probada por biopsia (cN1b)
Para los pacientes CON cN1a
La disección central terapéutica del cuello debe realizarse en pacientes con ganglios centrales clínicamente comprometidos (cN1a).2,5-8
La extensión de la disección de los ganglios linfáticos del compartimento central no se especifica en la mayoría de las directrices.
- A los pacientes con ganglios del compartimento central probados por biopsia se les aconseja la disección central bilateral del cuello, así como un TT. 8
Para los pacientes SIN cN1a
- Existe controversia sobre la indicación de la disección central del cuello profiláctica (ipsilateral o bilateral) para el CPT sin ganglios linfáticos centrales del cuello clínicamente implicados (cN0).8
- Para los pacientes con CTP pequeños, intratiroideos y con ganglios clínicos negativos y para la mayoría de los cánceres foliculares, no se recomienda la disección central del cuello profiláctica.5,6
- La disección profiláctica del compartimento central del cuello puede considerarse en pacientes con antecedentes de exposición a la radiación en la infancia o la adolescencia, antecedentes familiares de cáncer de tiroides, o si la información se utilizará para planificar otros pasos de la terapia.
Papel de la disección central de cuello profiláctica
JAES 2020 frente a ESMO
Existen recomendaciones discordantes sobre el papel de la disección central del cuello profiláctica.
- Para los pacientes con PTC que tienen tumores primarios avanzados (gran tamaño (T3 o T4), características agresivas en la citología, extensión extratiroidea) o ganglios laterales del cuello clínicamente comprometidos (cN1b), se debe considerar la disección profiláctica del compartimento central del cuello.5-8
Contenido educativo complementario
¿Existen beneficios de la disección central de cuello profiláctica?
Presentador: Rebecca Sippel, MD
Resumen
La Dra. Rebecca Sippel presenta los resultados de un ensayo clínico controlado y aleatorizado que investiga el papel de la disección central del cuello profiláctica en pacientes con CTP clínicamente negativo. El Dr. Gregory Randolph se une como comentarista invitado y explica la enfermedad ganglionar, así como las posibles complicaciones de la cirugía de tiroides.
- El estándar histórico de tratamiento para el PTC es la tiroidectomía total. Sin embargo, la afectación de los ganglios linfáticos es frecuente, y las imágenes a menudo pasan por alto la afectación microscópica de los ganglios linfáticos.
- Una cuestión que está en el centro del debate sobre el tratamiento inicial de la PTC es si un mayor número de intervenciones quirúrgicas disminuye el riesgo de recurrencia de la enfermedad o si aumenta el riesgo de complicaciones.
- El objetivo de este estudio fue evaluar los riesgos y beneficios de la disección central del cuello profiláctica en pacientes con CPT clínicamente N0.
- Los resultados del estudio incluyeron las complicaciones, los resultados del cáncer y el impacto en la calidad de vida (QOL).
- Los pacientes con PTC cN0 tratados con tiroidectomía total (TT) o tiroidectomía total + disección central del cuello (TT + CND) tuvieron tasas de complicaciones similares después de la cirugía.
- Los resultados oncológicos fueron comparables entre los grupos a 1 año.
- Aunque el riesgo de realizar una CND no era mayor, el beneficio de realizar una CND no era clínicamente evidente a 1 año.
- El tamaño de los ganglios es importante. La disección terapéutica del cuello debe realizarse para la enfermedad ganglionar clínicamente aparente, pero no es necesaria para la enfermedad ganglionar microscópica.
- Los cirujanos deben conocer las complicaciones paratiroideas y nerviosas que pueden derivarse de la cirugía.
B. Linfadenopatía lateral metastásica sospechosa o probada por biopsia (cN1b)
Para los pacientes CON cN1b
Debe realizarse tiroidectomía total, disección central del cuello profiláctica o terapéutica, además de la disección terapéutica de los ganglios linfáticos del compartimento lateral del cuello (niveles II, III, IV y VB). La disección central del cuello profiláctica debe considerarse debido al alto riesgo de los ganglios del compartimento central en pacientes con ganglios del compartimento lateral.2,5-8
La disección ampliada que incluye los niveles I o VA sólo es necesaria cuando estos niveles están clínicamente implicados.5
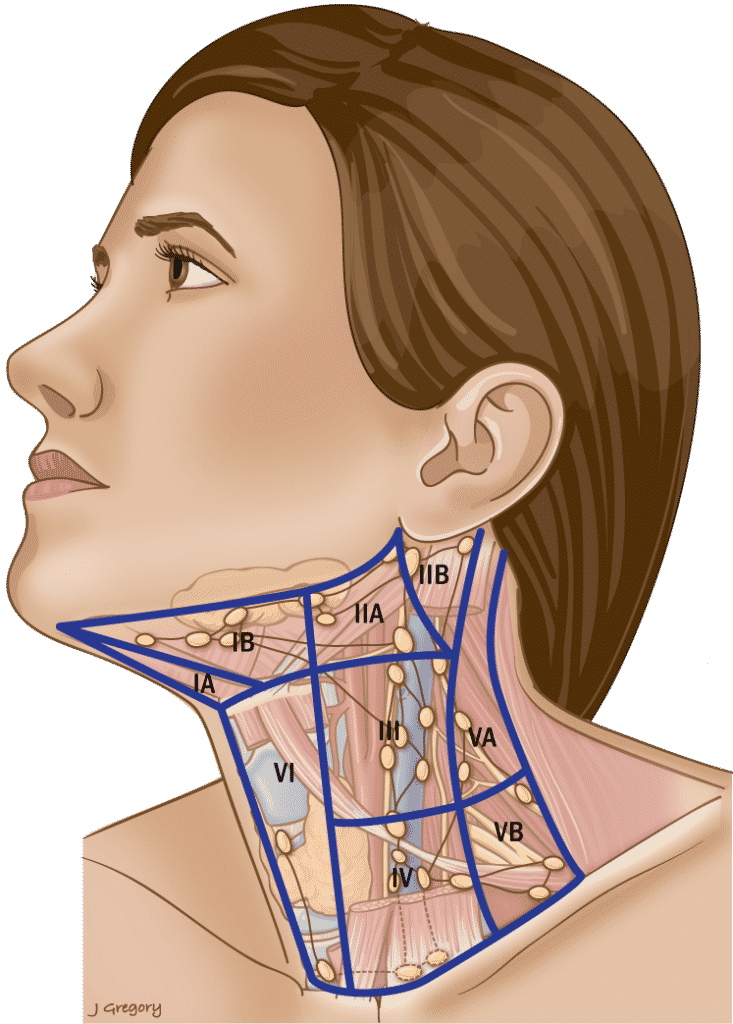
Tabla 3. Límites anatómicos del cuello y afectación en el PTC
Nivel I
| Anterior |
| Vientre anterior del músculo digástrico contralateral. |
| Posterior |
| Músculo estilohioideo |
| Superior |
| Cuerpo de la mandíbula |
| Inferior |
| Hioides |
Límites triangulares que comprenden los vientres anteriores de los músculos digástricos y los separadores del hioides IA & IB.
Nivel II
| Anterior |
| Músculo estilohioideo |
| Posterior |
| MEC posterior |
| Superior |
| Base del cráneo |
| Inferior |
| Hioides |
CN XI separa IIA & IIB. IIA Los ganglios se sitúan por delante de la VJI.
Nivel III
| Anterior |
| Músculo esternohioideo |
| Posterior |
| Músculo estilohioideo |
| Superior |
| Hioides |
| Inferior |
| Plano horizontal definido por el cartílago cricoides. |
Nivel IV
| Anterior |
| Músculo esternohioideo |
| Posterior |
| MEC posterior |
| Superior |
| Borde inferior del cartílago cricoides. |
| Inferior |
| Clavícula |
Nivel V
| Anterior |
| MEC posterior |
| Posterior |
| Borde anterior del trapecio. |
| Superior |
| Convergencia del MEC y del trapecio. |
| Inferior |
| Clavícula |
El borde inferior del cricoides se separa VA & VB.
Nivel VI
| Anterior |
| Capa anterior de la fascia cervical. |
| Posterior |
| Capa profunda de la fascia cervical. |
| Superior |
| Hioides superior |
| Inferior |
| Muesca esternal |
Nivel VII
| Anterior |
| Esternón |
| Posterior |
| Capa profunda de la fascia cervical. |
| Superior |
| Muesca esternal |
| Inferior |
| Innominado a la derecha y plano equivalente a la izquierda. |
MEC = músculo esternocleidomastoideo
Contenido educativo complementario
Disección profiláctica del compartimento central del cuello necesaria en pacientes con carcinoma papilar de tiroides con ganglios linfáticos del compartimento lateral clínicamente implicados
Presentador: Victoria Harries, MD
Disección central de cuello profiláctica - Hipoparatiroidismo - Recurrencia
No hay un beneficio claro de la disección profiláctica del cuello
Presentador: Rebecca Sippel, MD
La Dra. Rebecca Sippel presenta las conclusiones de "A Randomized Controlled Clinical Trial: No hay un beneficio claro de la disección central del cuello profiláctica en pacientes con cáncer papilar de tiroides clínicamente negativo".
- Este estudio se llevó a cabo en un centro de atención terciaria, lo que puede explicar por qué el riesgo de realizar una disección central del cuello (DCC) no fue mayor.
- Sin embargo, no se han podido demostrar los beneficios de la CND.
- 20% de los pacientes, tanto en el grupo de control como en el experimental, tenían resultados de laboratorio o de imagen indeterminados al año
- Es importante seguir a estos pacientes a largo plazo para ver cómo este hallazgo se relaciona con las tasas de recurrencia
Localización y causa de la metástasis en los ganglios linfáticos residuales
Presentadores: Dr. David Hughes y Dra. Dana Hartl
Los doctores Hughes y Hartl analizan los factores de riesgo y las causas de la enfermedad de los ganglios linfáticos no detectada o residual en los compartimentos centrales y laterales del cuello tras la cirugía de los cánceres de tiroides diferenciados.
Resumen
- Esta semana, estamos increíblemente emocionados de dar la bienvenida al Dr. David Hughes y a la Dra. Dana Hartl. El Dr. Hughes es profesor asociado y director del programa de becas de cirugía endocrina Norman W Thompson en la Universidad de Michigan. Su investigación clínica se centra en los resultados del tratamiento de los pacientes después de la cirugía endocrina. Le sigue la Dra. Hartl, que se une a nosotros desde París. Actualmente es jefa de la Unidad de Cirugía Tiroidea del Instituto de Oncología Gustave Roussy.
- Se prevé que el cáncer de tiroides sea el cuarto más frecuente en todo el mundo. Afortunadamente, la tasa de mortalidad sigue siendo baja para todos los tipos de cánceres de tiroides diferenciados.
- El estudio concreto del que habló tenía como objetivo determinar la frecuencia con la que se detecta la enfermedad residual con el radioyodo de alta sensibilidad y la tomografía computarizada antes a la terapia con yodo radiactivo, pero después de una cirugía inicial para el cáncer de tiroides diferenciado.
- Y lo que es más importante, ¿cuáles son las razones de las metástasis ganglionares residuales después de una cirugía primaria? ¿Se debe a una falta de detección antes de la cirugía o a una disección incompleta durante la misma?
- Los resultados indican que los pacientes con ganglios linfáticos positivos residuales después de la cirugía se debieron, a grandes rasgos, a una falta de detección antes de la cirugía o a un ganglio linfático omitido durante la disección quirúrgica. Curiosamente, el menor volumen de cáncer antes de la cirugía tenía menos probabilidades de ser identificado por completo y, por lo tanto, daba lugar a una mayor frecuencia de ganglios linfáticos postoperatorios en el compartimento original del cuello o en el compartimento lateral del cuello.
- La Dra. Hartl sigue esta presentación con su propia conferencia sobre los factores de riesgo de las metástasis en los ganglios linfáticos y el tratamiento de la enfermedad persistente después de la disección terapéutica del cuello para el cáncer de tiroides.
- Destaca que los TAC con contraste son necesarios en el estudio preoperatorio y proporcionan información mucho más valiosa que los TAC sin contraste. El aumento del contraste permite a los proveedores distinguir la enfermedad de las estructuras vasculares y musculares normales.
- La Dra. Hartl también explica su propio término - nódulos linfáticos ocultos - que se refiere a los ganglios linfáticos que pueden pasar desapercibidos porque han hecho metástasis más allá de los clásicos niveles de cuello o residir entre niveles de cuello.
6. Evaluación perioperatoria de la voz y examen laríngeo
ATA // AAES // NCCN
- La evaluación preoperatoria de la voz del paciente debe ser realizada por el cirujano tratante como parte del examen físico. Se debe documentar la evaluación de la voz tanto del paciente como del médico, así como cualquier cambio reciente.
- Debe realizarse una evaluación de la laringe mediante cualquiera de las modalidades (ecografía, espejo indirecto o laringoscopia de fibra) en todos los pacientes que cumplan los siguientes criterios:1,5,6
- Cambios o quejas de la voz antes de la operación.
- Cirugía previa que afecte al cuello o al mediastino y que esté cerca de los nervios laríngeos o vagales recurrentes.
- Evidencia o sospecha de cáncer localmente invasivo.
- La presencia de una extensa enfermedad nodal del compartimento central.
- La evaluación postoperatoria de la voz debe realizarse en todos los casos, incluyendo un examen laríngeo formal de aquellos pacientes a los que se les identifique una anomalía postoperatoria de la voz persistente.1
A. Neuromonitorización1
Al realizar la cirugía de tiroides, el cirujano debe hacer todo lo posible para preservar los nervios recurrentes y laríngeos superiores. La identificación visual directa del RLN y sus ramas es imperativa en todos los casos.
Contenido educativo complementario
Monitorización neuronal intraoperatoria
Presentadores: Joseph Scharpf, MD
Resumen
El Dr. Joseph Scharpf describe la técnica infrautilizada de monitorizar activamente la actividad neural local durante las cirugías de tiroides y cuello. Hacerlo se ha asociado a numerosos beneficios que, en última instancia, pueden mejorar el éxito quirúrgico y los resultados de los pacientes.
- En el Virtual Journal Club de esta semana, tenemos el honor de dar la bienvenida al Dr. Joseph Scharf, Director de Cirugía Endocrina de Cabeza y Cuello y Profesor de Otorrinolaringología en la Cleveland Clinic, Lerner College of Medicine.
- El Dr. Scharpf es un experto en tiroidología y hablará sobre la monitorización de los nervios durante la cirugía y sus implicaciones para el manejo de los pacientes. Esta información puede utilizarse para optimizar los resultados de la cirugía de tiroides específicamente, pero es de vital importancia para todas las especialidades.
- El tubo de monitorización neural utilizado durante un procedimiento produce datos de electromiografía (EMG) que indican si el nervio está conduciendo electricidad a un nivel saludable.
- La monitorización neural intraoperatoria evita que los nervios críticos del cuello resulten dañados por una transección, cauterización, compresión o estiramiento accidentales durante una operación.
- La monitorización de los nervios puede incluso ayudar a preservar nervios que, de otro modo, habrían tenido que ser sacrificados en cirugías más complejas. A la inversa, la misma técnica de monitorización también puede revelar nervios que están infiltrados por el cáncer y que deben ser extirpados aunque parezcan sanos a primera vista.
- Entre los muchos beneficios de la monitorización neural intraoperatoria se encuentra la mejora de las tasas de parálisis para los cirujanos más jóvenes que pueden tener el mismo nivel de experiencia que los cirujanos más veteranos.
B. Manejo de la glándula paratiroidea durante la cirugía1
Al realizar la cirugía de tiroides, las glándulas paratiroides y su suministro vascular deben ser preservados. La disección debe realizarse a lo largo de la cápsula tiroidea para ayudar a preservar las glándulas paratiroides. La vitalidad de las glándulas movilizadas debe ser evaluada al finalizar el procedimiento y se debe considerar el autotransplante paratiroideo de cualquier paratiroides cuya viabilidad sea incierta.
Contenido educativo complementario
Fluorescencia paratiroidea
Presentador: Gregory Randolph, MD, FACS, FACE
Autofluorescencia en el infrarrojo cercano - Tiroidectomía - Paratiroidectomía
7. Evaluación inicial del cáncer de tiroides invasivo
AAES // AHNS
- El cáncer de tiroides invasivo que afecta a las estructuras del tracto aerodigestivo superior (UADT), incluyendo la laringe, la tráquea y el esófago, debe ser extirpado cuando sea técnicamente factible en función de la histología, la extensión de la enfermedad, la edad, las condiciones comórbidas, la presencia de metástasis a distancia (M1) y la motivación del paciente.2
- La extensión de la resección quirúrgica se guía mejor por el grado de invasión de la UADT con una serie de técnicas empleadas para eliminar toda la enfermedad macroscópica y preservar o restaurar la función.2
- La evaluación histológica preoperatoria es muy importante para la toma de decisiones quirúrgicas y la biopsia incisional abierta puede ser necesaria en pacientes con sospecha de cáncer anaplásico de tiroides o linfoma primario de tiroides.1
- El examen preoperatorio de la laringe es aconsejable en el tratamiento del cáncer de tiroides invasivo y el método preferido es la laringoscopia de fibra óptica.2
- Lo ideal es que la enfermedad tiroidea agresiva se trate en un entorno multidisciplinar.2
Contenido educativo complementario
Tratamiento del cáncer de tiroides invasivo
Presentador: Mark Urken, MD, FACS, FACE
Cáncer de tiroides invasivo - T4 - Cáncer de tiroides diferenciado
A. Gestión de la RLN2
AHNS // JAES
- El manejo del RLN en pacientes con cáncer invasivo de tiroides (CT) debe basarse en las siguientes directrices:7
- La resección del RLN encajado debe realizarse si se identifica paresia o parálisis ipsilateral en el examen preoperatorio.
- El encajonamiento o la adherencia mínima del RLN en presencia de una movilidad bilateral normal de las cuerdas vocales debe tratarse mediante el afeitado del tumor fuera del RLN siempre que se elimine toda la enfermedad macroscópica.7
- Si el RLN está rodeado por el tumor y la cuerda vocal contralateral muestra una movilidad reducida en el examen preoperatorio, entonces el RLN rodeado debe ser salvado mediante el recorte de la enfermedad de ese RLN en un esfuerzo por evitar una traqueotomía.
Después de la preservación de un RLN encapsulado, se debe considerar la terapia adyuvante.
- La confirmación de la histología del tumor que afecta a un RLN es esencial antes del sacrificio del nervio, que debe evitarse en el entorno del linfoma y la enfermedad benigna.
- Si las circunstancias lo permiten, basándose en la proximidad a la articulación cricotiroidea del punto de sacrificio de un RLN implicado, debe realizarse un procedimiento de reinervación en el entorno primario.7
- La neuromonitorización intraoperatoria puede desempeñar un papel muy importante en el tratamiento del cáncer de tiroides invasivo, ya que proporciona información importante sobre el estado funcional del RLN tanto durante como al finalizar el procedimiento.
- La neuromonitorización intraoperatoria debe ser muy considerada en el tratamiento del cáncer de tiroides invasivo, especialmente cuando se identifica una disfunción preoperatoria de las cuerdas vocales.
- La neuromonitorización puede ser útil para tomar decisiones intraoperatorias sobre:
- La decisión de proceder al lado contralateral de la tiroides.
- La decisión de sacrificar una RLN encapsulada.
- La necesidad de una traqueotomía.
Contenido educativo complementario
Invasión de un nervio laríngeo recurrente a partir de cánceres papilares de tiroides pequeños y bien diferenciados
Presentador: Dra. Samantha Newman
Resumen
La Dra. Samantha Newman presenta los resultados de un análisis de las localizaciones subcapsulares de la tiroides asociadas al riesgo de invasión del nervio laríngeo recurrente, y el Dr. Ricard Simo analiza las implicaciones quirúrgicas de la posible invasión del nervio laríngeo recurrente.
- La Dra. Samantha Newman destaca que hay una serie de factores a tener en cuenta para determinar si un paciente con cáncer de tiroides es un buen candidato para una estrategia de gestión de vigilancia activa, uno de los cuales es localización del tumor en relación con el nervio laríngeo recurrente.
- La Dra. Samantha Newman presenta un revisión retrospectiva de 30 pacientes con tumores pequeños (< 2 cm) y extensión extratiroidea macroscópica que afecta al nervio laríngeo recurrente derecho o izquierdo.
- Todos los tumores analizados que cumplían los criterios anteriores se encontraban en tres lugares: región paratraqueal derecha, región paratraqueal izquierda y región lateral posterior derecha.
- Los estudios radiológicos preoperatorios y los hallazgos clínicos no fueron predictivos de la afectación del nervio en el momento de la cirugía.
- El Dr. Ricardo Simo habla de las consideraciones quirúrgicas que hay que tener en cuenta a la hora de abordar la posible invasión del nervio laríngeo recurrente en los cánceres de tiroides: consentimiento, planificación preoperatoria, resultados intraoperativos, técnica quirúrgica, disección de los ganglios linfáticos del compartimento centraly Reconstrucción inmediata del nervio laríngeo recurrente (RLN).
Curso variado del RLN y mayor riesgo de disfunción nerviosa durante la tiroidectomía
Presentador: Whitney Liddy, MD y Allen Ho, MD
Resumen
La anatomía de la RLN es imprevisiblemente diversa. La clasificación de sus subtipos de ramificación puede ayudar a evitar lesiones nerviosas y disfunciones de la voz. Las tecnologías de monitorización intermitente y continua del nervio son complementarias, pero no pueden evitar las lesiones debidas a movimientos bruscos.
Dr. Liddy
Lesión de RLN es un problema porque puede provocar una parálisis permanente o temporal de las cuerdas vocales. Sin embargo, hay 20-30% de pacientes que no se quejan de ronquera, por lo que se pierden pacientes que tienen una parálisis de la voz más sutil. En general, se trata de un problema poco reconocido. Usted debe visualizar la RLN durante la tiroidectomía para evitar lesiones. Esta es una gran idea, pero no es infalible.
La tasa de parálisis de las cuerdas vocales es proporcional a la tasa de exámenes laríngeos post-tiroidectomía.
El estudio: Estudio de una gran base de datos internacional - Grupo Internacional de Vigilancia de los Nervios. (INMSG). La base de datos está en curso, para observar 5000 nervios en riesgo.
- Comprender mejor la variabilidad anatómica del rln quirúrgico detallado.
- Establecer correlaciones entre la anatomía del RLN intraoperatorio y las respuestas electrofisiológicas.
- Uso de la información para ayudar a minimizar las complicaciones y garantizar una neuromonitorización intraoperatoria precisa y segura.
- Criterios de inclusión = todas las cirugías de tiroides monitorizadas siguiendo procedimientos estandarizados.
- Criterios de exclusión = linfadenopatía voluminosa, fracaso de la IONM, fracaso en la identificación de los RLN.
- Datos demográficos
- Clasificación anatómica del RLN
- IONM + L1 + V1 + R1 + R2 + V2 + L2
- Pérdida de señal
- Evaluación del tipo/mecanismo de la lesión nerviosa y del resultado funcional
El sistema internacional de clasificación anatómica de la RLN
El sistema incluye la prevalencia estimada de cada trayectoria y otras características neuroanatómicas importantes. Se desglosa para ver la trayectoria por clase de nervio laríngeo. También aspectos potencialmente relevantes desde el punto de vista clínico del nervio, en función de una lista de características. Esto también incluye las características dinámicas del nervio (Tipo 1 [local], o Tipo 2 [global]).
Datos del estudio comparados (datos SAR observados) a los valores de la literatura. Más nervios de los esperados siguieron una trayectoria anormal (23%). También aumentó el porcentaje de nervios que se fijaron a la cápsula tiroidea en 30%.
Tipos de lesiones del nervio: Tracción para el nervio en el ligamento de Berry (mayor riesgo), tracción en la adherencia del bocio, traumatismo, constricción, térmica, lesiones por transección
Temas de mayor riesgo: Mayor riesgo de lesión asociado con el nervio invadido por el cáncer, trayectoria neural anormal o atrapamiento del ligamento de Berry, disección de ganglios linfáticos laterales, mayor IMC.
Una cirugía más extensa y una mayor extensión de la disección del RLN aumentaron el riesgo de lesión neural. La mayoría de las lesiones nerviosas fueron lesiones por tracción, ya sea en el ligamento de Berry o en la fijación a la cápsula. La cartografía nerviosa con neuromonitorización intraoperatoria fue útil para el pronóstico y la cartografía de la trayectoria neural y la delimitación de la lesión neural. El examen laríngeo postoperatorio permite predecir los resultados neurales con mayor precisión.
Dr. Ho
Nervios en el RLN la zona del ligamento de Berry, en concreto, puede causar estrés a los cirujanos en el quirófano. hay que equilibrar la preservación del nervio, y para llegar a ese nervio hay que hacer alguna forma de "tracción". no quieren dejar demasiado tejido, pero también quieren no dañar el nervio. El estudio de la UChicago mostró una gran desconexión porque los pacientes sienten que sus efectos secundarios no son tomados en serio por los médicos. Esto se traduce en lo delicado, frágil o voluble que es el RLN.
Es fundamental comprender trayectoria normal del RLN: Para la identificación del nervio, la disección central del cuello, la protección del RLN (fundamental para el procedimiento). La monitorización de los nervios debe utilizarse como una herramienta, no como una muleta. Reduce la incidencia de lesiones nerviosas y ayuda a la disección del nervio.
Solución de problemas del tubo NIM: Difícil de solucionar. Si el nervio no funciona, no se puede saber si el tubo NIM ha perdido el contacto con la cuerda vocal. Sólo una electrocomprobación lo demostrará.
Vigilancia nerviosa intermitente: Proporciona el diagnóstico, la clasificación y la prevención de lesiones nerviosas mediante la identificación temprana de los nervios.
Control continuo de los nervios: Proporciona información en tiempo real sobre la integridad funcional del nervio y puede prevenir algunos tipos de lesiones nerviosas, pero no puede ayudar a la localización del nervio. Las tasas de parálisis son similares, pero el brazo de monitorización del nervio permitió acortar mucho el tiempo en el quirófano.
Favorece la preservación de los nervios: Pacientes jóvenes con PTC convencional, enfermedad yodada, ancianos, parálisis de las cuerdas vocales contralaterales.
Favorece el sacrificio de los nervios: Sacrificio histopatológico agresivo, enfermedad refractaria al yodo, RT externa previa, función de las cuerdas vocales contralateral normal, sin enfermedad metastásica a distancia.
Subtipos de cáncer de tiroides y recidiva: Algunos son muy agresivos, otros no tanto. Se ha investigado en términos de supervivencia de la enfermedad. Cuando se ajustan los factores de confusión, algunos tipos esclerosantes difusos no son tan malos como el cáncer de tiroides normal. Para todos los demás, cada subtipo conlleva un mayor riesgo de mortalidad que el WDPTC. Preocupación por la mala praxis en la tiroidectomía: Uso de la IONM, adecuación de la monitorización postoperatoria, adecuación del consentimiento.
Invasión recurrente del nervio laríngeo por cáncer de tiroides: Función laríngea y resultados de supervivencia
Presentadora: Dra. Jennifer Brooks
Resumen
- 8:20 - Decisión de resecar el nervio
La Dra. Brooks explica cómo afecta la extensión de la invasión nerviosa a la decisión de resecar el nervio. Comenta que esta decisión depende en gran medida del tipo: tipo A o tipo B. - 9:30 - Datos de resultados de supervivencia y RAI
El Dr. Brooks comenta los resultados del carcinoma papilar y folicular de tiroides. El uso de RAI fue el único parámetro estadísticamente significativo asociado a una mejor supervivencia. El estado de la resección del nervio invadido no se asoció significativamente con una mejor supervivencia. - 11:28 - Conclusiones y consideraciones futuras
El Dr. Brooks analiza la importancia pronóstica de la invasión del RLN, la importancia de la RAI y las recomendaciones para la laringoscopia preoperatoria. - 22:58 - El Dr. Hartl habla del estudio de Hotoni et al.
La Dra. Hartl hace hincapié en la división de su cohorte en pacientes con Ex 2 y Ex 3 para comparar los datos. Comenta que hubo una diferencia estadísticamente significativa entre la recurrencia en el lugar de resección entre los grupos, pero no entre las tasas de metástasis a distancia y supervivencia libre de enfermedad. - 37:20 - Considerar la duración del seguimiento
...y las tasas de recurrencia en función de la extensión de la resección. - 42:30 - Matices de la puesta en escena
La Dra. Hartl habla de los matices en la estadificación de la afectación nerviosa y señala que su forma de estadificar los tumores difiere en función de la extensión de la resección nerviosa. - 45:40 - Monitorización nerviosa intraoperatoria
Debatir cómo afecta la monitorización nerviosa intraoperatoria a las decisiones relativas a la disección nerviosa. Si se apaga la señal, ¿debe ser un factor decisivo para la disección del nervio? La evidencia es contradictoria, pero el Dr. Brooks y el Dr. Hartl dicen que no, ya que muchos nervios se recuperan. - 49:00 - Comunicación con el patólogo
La Dra. Hartl explica cómo suele comunicar la invasión nerviosa al patólogo en su consulta y cómo lo registra en la historia clínica. - 50:50 - Desembalaje de la laringoscopia preoperatoria
El Dr. Brooks profundiza en la recomendación de la laringoscopia preoperatoria.
B. Invasión traqueal
ATA // AHNS // JAES
- La resección traqueal debe realizarse cuando se identifica que el cáncer de tiroides invade la pared traqueal.
- Hay que tener en cuenta una serie de factores, entre ellos:7
- Etapa de la enfermedad.
- Grado de propagación de la enfermedad.
- Riesgo de complicaciones quirúrgicas.
- Pronóstico general.
- Impacto en la calidad de vida.
- Los deseos del paciente o de los cuidadores.
- La habilidad del equipo quirúrgico.
- Si hay sospecha de invasión laringotraqueal basada en la exploración física, los síntomas del paciente o la presencia documentada de enfermedad a distancia, se debe realizar un estudio de imagen transversal (TC, RM) para proporcionar información más detallada que la que se puede obtener con el examen US.2,6
- En caso de alta sospecha de invasión laringotraqueal, el equipo quirúrgico debe realizar una broncoscopia antes o en el momento del procedimiento ablativo. El equipo quirúrgico debe estar preparado para realizar una resección y reconstrucción laringotraqueal en el momento del procedimiento quirúrgico inicial.2
- El tratamiento quirúrgico del complejo laringotraqueal se rige por los siguientes principios básicos:2
- Si se comprueba que un segmento corto de la laringotraquea tiene una invasión mínima del cartílago, se justifica una escisión por afeitado.
- Si se identifica la determinación preoperatoria o intraoperatoria de la invasión intraluminal, debe realizarse una resección en manguito y una reparación primaria (basada en imágenes, endoscopia preoperatoria o hallazgos quirúrgicos).
- Si el cirujano que realiza la tiroidectomía no tiene las habilidades o la experiencia para realizar la cirugía ablativa y reconstructiva laringotraqueal, entonces un cirujano de cabeza y cuello o torácico con experiencia debe estar disponible. Si no se cumple ninguna de estas condiciones, el cirujano que realiza la tiroidectomía debe cerrar la herida quirúrgica y considerar la derivación a un centro terciario donde se disponga de estos conocimientos.
C. Invasión laríngea
AHNS
- El tratamiento del esófago cuando está afectado por un cáncer de tiroides invasivo debe atenerse a los siguientes principios básicos:
- La escisión por afeitado de la enfermedad macroscópica que implique un grosor parcial de la estructura laríngea debe realizarse cuando sea factible.2
- La laringectomía parcial o total debe realizarse en los casos con invasión macroscópica de la laringe y afectación de la endolaringe.2
- Si el cirujano que realiza la tiroidectomía no tiene experiencia o no es experto en laringectomía parcial o total, debe buscarse esa experiencia a nivel local o remitirse a un centro médico donde se disponga de esa experiencia.2
D. Invasión esofágica2
AHNS
El tratamiento del esófago cuando está afectado por un cáncer de tiroides invasivo debe atenerse a los siguientes principios básicos:
- La resección de la muscularis esofágica puede realizarse sin crear un defecto de paso cuando no hay invasión intraluminal.
- Se debe realizar una resección transversal de la pared esofágica cuando haya invasión transmural.
- La reconstrucción de un defecto de espesor total del esófago debe realizarse mediante una reparación primaria en el caso de los defectos más pequeños o con una transferencia regional o de tejido libre en el caso de los defectos más grandes.
E. Invasión vascular: Evaluación y manejo de la invasión vascular2
AHNS
- Cuando se sospecha o se identifica una invasión vascular por medio de imágenes, se requiere un estudio adecuado con imágenes para determinar si el tumor es resecable.
- La angiografía por TC y/o la angiografía por RM deben utilizarse para proporcionar información sobre la seguridad del control vascular y la resecabilidad.
- Debe determinarse la evaluación preoperatoria de la adecuación del flujo sanguíneo intracraneal colateral y la anatomía detallada del Círculo de Willis, y debe considerarse la posibilidad de realizar una prueba de oclusión con balón para determinar si es necesario realizar una derivación carotídea durante la resección y reconstrucción de la carótida.
- Una vena yugular interna puede resecarse con seguridad y no restablecer el flujo si la vena yugular contralateral es patente.
- En caso de que deban resecarse ambas venas yugulares, debe realizarse un procedimiento por etapas o establecerse la reconstitución del flujo en al menos una vena.
- Se puede realizar una resección parcial de la pared del vaso para la invasión focal y la reconstrucción vascular con un parche cuando sea posible.
8. Elementos clave de la comunicación6
ATA
Un resumen de los elementos clave que probablemente tendrán un impacto importante en la evaluación del riesgo peri-operatorio de los pacientes con WDTC y que deben ser comunicados claramente a todos los miembros del equipo multidisciplinario. Muchos de estos elementos pueden influir en la toma de decisiones respecto al papel de la futura cirugía, la necesidad y la planificación del yodo radiactivo y otras modalidades de tratamiento.
A. Evaluación preoperatoria del cáncer de tiroides bien diferenciado5-8
ATA // ESMO // JAES // NCCN
- Una cuidadosa historia y examen físico que incluya una historia previa de radiación en cabeza y cuello y características clínicas de invasión local, incluyendo la función de las cuerdas vocales.
- Una evaluación anatómica del tumor primario con ecografía y/o imágenes transversales, buscando características de invasividad, extensión de la enfermedad local y regional, y mapeo de los ganglios linfáticos de la cuenca regional.
#b-intra-operative-evaluation-prognostic-indicators66
ATA // ESMO // JAES // NCCN
Transmita lo siguiente al equipo multidisciplinar.
- La presencia de invasión tumoral bruta en los músculos circundantes, la tráquea, el esófago o los tejidos blandos.
- La extensión de la resección quirúrgica ya sea R0, R1 y una descripción detallada de la enfermedad residual bruta que queda.
- Documentación de cualquier tejido tiroideo residual normal que quede para proteger el nervio laríngeo recurrente y/o las glándulas paratiroides.
- La extensión y los compartimentos de cualquier disección de ganglios linfáticos.
- El estado del (los) nervio(s) laríngeo(s) recurrente(s).
- La viabilidad y el estado de las glándulas paratiroides.
- Se recomienda la utilización de un informe operativo narrativo o sinóptico estandarizado para garantizar que todos estos elementos estén claramente documentados y articulados.
- Aunque está implícito pero no está claramente articulado, la enfermedad residual bruta es un elemento importante para la estratificación de las modalidades de tratamiento postoperatorio.5-8
C. Estratificación del riesgo postoperatorio y gestión continua
ATA // ESMO // NCCN
- Un informe patológico estandarizado y optimizado necesario para la estadificación del cáncer de tiroides AJCC/UICC.5,6,8
- Complicaciones postoperatorias, incluyendo hipoparatiroidismo, función del RLN, fuga de quilo, síndrome de Horner. Estas complicaciones deben ser documentadas y comunicadas debido a su importancia a la hora de influir en el tratamiento posterior y en las recomendaciones para la tiroidectomía de finalización, la cirugía de reoperación y el calendario de cualquier terapia complementaria.5-7
- Debe estandarizarse la ecografía postoperatoria que documenta el remanente del lecho tiroideo, la presencia de cualquier enfermedad residual así como un mapeo detallado de los ganglios linfáticos.8
- Les données de l’échographie post-opératoire peuvent influencer la détermination post-opératoire du niveau de risque de récidive.5,6,8
Contenido educativo complementario
Terminología y tratamiento del cáncer de tiroides
Presentador: Brooke Nickel, PhD
Resumen
La Dra. Brooke Nickel habló de la importancia del lenguaje en la toma de decisiones sobre el diagnóstico y el tratamiento del cáncer de tiroides, así como de los efectos de estas decisiones en la calidad de vida de los pacientes.
El Dr. Nickel presentó los resultados de 3 estudios relacionados con los impactos asociados al diagnóstico del cáncer papilar de tiroides y a la toma de decisiones de tratamiento:
- Clínicos puede subestimar las implicaciones de la calidad de vida asociadas a la cirugía.
- Pacientes A menudo sienten que carecen de información completa sobre sus opciones y los efectos a largo plazo del tratamiento.
- Cuestiones de calidad de vida relacionados con el diagnóstico y el tratamiento abarcan los ámbitos físico, psicológico y de estilo de vida de los pacientes.
Tres estudios descritos por el Dr. Nickel dilucidan las implicaciones de la terminología en la atención al cáncer de tiroides:
- Cuando se utiliza un lenguaje medicalizado, los pacientes muestran una mayor preferencia por las opciones de tratamiento más invasivas. La palabra "cáncer" tiene un gran impacto.
La Dra. Brooke Nickel explica sus conclusiones de dos estudios cualitativos con el público (un grupo de discusión y un jurado ciudadano) sobre los cánceres de tiroides de bajo riesgo:
- El público espera una educación comunitaria más completa y reformas de los sistemas sanitarios para disminuir las consecuencias del sobretratamiento.
- El público espera que los médicos y los investigadores lleguen a un acuerdo sobre las directrices clínicas para facilitar una mejor aceptación de la vigilancia activa.
Es importante concentrar los recursos en quienes realmente los necesitan.
El lenguaje es importante en el diagnóstico y el tratamiento del cáncer de tiroides.

Añada los próximos seminarios de TIROxMDS a su calendario
En 2 rápidos pasos, puede añadir hoy mismo todo nuestro programa de próximos seminarios a su calendario. De este modo, recibirá notificaciones de las próximas conferencias, presentaciones y estudios de casos. Todos los viernes a las 8:00 AM EST, cubrimos un nuevo tema de la investigación publicada.
Añadir al calendario
Referencias
- 1.Patel K, Yip L, Lubitz C, et al. Executive Summary of the American Association of Endocrine Surgeons Guidelines for the Definitive Surgical Management of Thyroid Disease in Adults. Ann Surg. 2020;271(3):399-410. doi:10.1097/SLA.0000000000003735
- 2.Shindo ML, Caruana SM, Kandil E, et al. Manejo del cáncer de tiroides invasivo bien diferenciado: Una declaración de consenso de la Sociedad Americana de Cabeza y Cuello: Declaración de consenso de la AHNS. Cabeza Cuello. Publicado en línea en agosto de 2014:n/a-n/a. doi:10.1002/hed.23619
- 3.Tessler FN, Middleton WD, Grant EG, et al. ACR Thyroid Imaging, Reporting and Data System (TI-RADS): White Paper of the ACR TI-RADS Committee. Revista del Colegio Americano de Radiología. Publicado en línea en mayo de 2017:587-595. doi:10.1016/j.jacr.2017.01.046
- 4.Carty S, Doherty G, Inabnet W, et al. Declaración de la Asociación Americana de Tiroides sobre los elementos esenciales de la comunicación interdisciplinaria de la información perioperatoria para los pacientes sometidos a cirugía de cáncer de tiroides. Tiroides. 2012;22(4):395-399. doi:10.1089/thy.2011.0423
- 5.Haddad RI, Nasr C, Bischoff L, et al. Guías de la NCCN Insights: Thyroid Carcinoma, Version 2.2018. J Natl Compr Canc Netw. Publicado en línea en diciembre de 2018:1429-1440. doi:10.6004/jnccn.2018.0089
- 6.Haugen B, Alexander E, Bible K, et al. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer. Tiroides. 2016;26(1):1-133. doi:10.1089/thy.2015.0020
- 7.Ito Y, Onoda N, Okamoto T. The revised clinical practice guidelines on the management of thyroid tumors by the Japan Associations of Endocrine Surgeons: Preguntas básicas y recomendaciones para el tratamiento del cáncer de tiroides. Endocr J. Publicado en línea en 2020:669-717. doi:10.1507/endocrj.ej20-0025
- 8.Filetti S, Durante C, Hartl D, et al. Cáncer de tiroides: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up†. Ann Oncol. 2019;30(12):1856-1883. doi:10.1093/annonc/mdz400