Gestión de escenarios clínicos específicos
Esquema clínico
= Primers en tiroidología
= Presentación del Journal Club
= Discusión basada en casos (incluyendo mesas redondas)
= Conferencias de Gran Ronda
Resumen de Guías de Práctica Clínica
1. Gestión de los formularios heredados
A. Tiroidectomía profiláctica en niños con formas hereditarias de MTC incluyendo MEN2A y MEN2B
ATA // ESMO // NCCN
Los médicos y cirujanos experimentados de los centros de atención terciaria deben ser responsables del tratamiento de los niños con MEN2A o MEN2B, en consulta con el genetista clínico.1,2
El cirujano y el pediatra que atiende al paciente, en consulta con los padres del niño, deben decidir el momento de la tiroidectomía.1
Es necesario un párrafo aquí para explicar las categorías y como preludio a la tabla.
Tablas y figuras
Tabla 12. Lo más común RET Mutaciones con riesgos asociados
RET Mutación
Nivel de riesgo más alto (HST)
M918T
| RET Exón | 16 |
| Riesgo de MTC agresivo | El más alto |
| Incidencia del feocromocitoma | 50% |
| Incidencia del hiperparatiroidismo | - |
Nivel de riesgo alto (H)
C634F/G/R/S/W/Y
| RET Exón | 11 |
| Riesgo de MTC agresivo | Alto |
| Incidencia del feocromocitoma | 50% |
| Incidencia del hiperparatiroidismo | 20-30% |
A883F
| RET Exón | 15 |
| Riesgo de MTC agresivo | Alto |
| Incidencia del feocromocitoma | 50% |
| Incidencia del hiperparatiroidismo | - |
Nivel de riesgo moderado (MOD)
G533C
| RET Exón | 8 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10% |
| Incidencia del hiperparatiroidismo | - |
C609F/G/R/S/Y
| RET Exón | 10 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10-30% |
| Incidencia del hiperparatiroidismo | 10% |
C611F/G/S/Y/W
| RET Exón | 10 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10-30% |
| Incidencia del hiperparatiroidismo | 10% |
C618F/R/S
| RET Exón | 10 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10-30% |
| Incidencia del hiperparatiroidismo | 10% |
C620F/R/S
| RET Exón | 10 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10-30% |
| Incidencia del hiperparatiroidismo | 10% |
C630R/Y
| RET Exón | 11 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10-30% |
| Incidencia del hiperparatiroidismo | 10% |
D631Y
| RET Exón | 11 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 50% |
| Incidencia del hiperparatiroidismo | - |
K666E
| RET Exón | 11 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10% |
| Incidencia del hiperparatiroidismo | - |
E768D
| RET Exón | 13 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | - |
| Incidencia del hiperparatiroidismo | - |
L790F
| RET Exón | 13 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10% |
| Incidencia del hiperparatiroidismo | - |
V804L/M
| RET Exón | 14 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10% |
| Incidencia del hiperparatiroidismo | 10% |
S891A
| RET Exón | 15 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | 10% |
| Incidencia del hiperparatiroidismo | 10% |
R912P
| RET Exón | 16 |
| Riesgo de MTC agresivo | Moderado |
| Incidencia del feocromocitoma | - |
| Incidencia del hiperparatiroidismo | - |
Tabla adaptada de la Tabla 4, Wells et al, Revised ATA guidelines for the management of medullary thyroid carcinoma, Thyroid 2015. El editor de este material con derechos de autor es Mary Ann Liebert, Inc. publishers.
Los niños en la categoría de riesgo más alto de ATA (HST) con una mutación en el codón M918T de RET deben someterse a una tiroidectomía total en el primer año de vida, quizás incluso en los primeros meses de vida.1-3
Disección terapéutica del cuello según lo indicado; considerar la disección central del cuello bilateral profiláctica.2
Los niños en la categoría de riesgo alto (H) de la ATA deben someterse a una tiroidectomía total a la edad de 5 años, o antes si se detectan niveles elevados de Ctn en suero.1-3
Se debe realizar una disección central del cuello en niños con niveles de Ctn en suero superiores a 40 pg/mL, o con evidencia en imágenes u observación directa de metástasis en los ganglios linfáticos.1,2
Los niños en la categoría de riesgo moderado de la ATA (MOD) deben someterse a una exploración física, a una ecografía del cuello y a la medición de los niveles séricos de Ctn a partir de los 5 años de edad.1,3
La tiroidectomía profiláctica puede retrasarse, siempre que la medición anual de la Ctn basal sea normal, la ecografía anual no presente observaciones, no haya antecedentes de CTM agresivo en la familia y ésta esté de acuerdo.1,2
Mientras que las evaluaciones semestrales o anuales pueden prolongarse durante varios años o décadas, los padres que estén preocupados por un programa de evaluación a largo plazo pueden optar por la extirpación de la glándula tiroides de su hijo alrededor de los 5 años de edad.1
La realización de una disección central del cuello debe basarse en si las glándulas paratiroides pueden ser identificadas y dejadas in situ o autotransplantadas.1
Tiroidectomía total profiláctica
JAES
- La tiroidectomía total profiláctica no se recomienda uniformemente para los portadores asintomáticos de mutaciones RET en las directrices japonesas.
Tablas y figuras
Figura 12. ATA Manejo de pacientes con RET Mutación en la línea germinal detectada en el cribado genético.
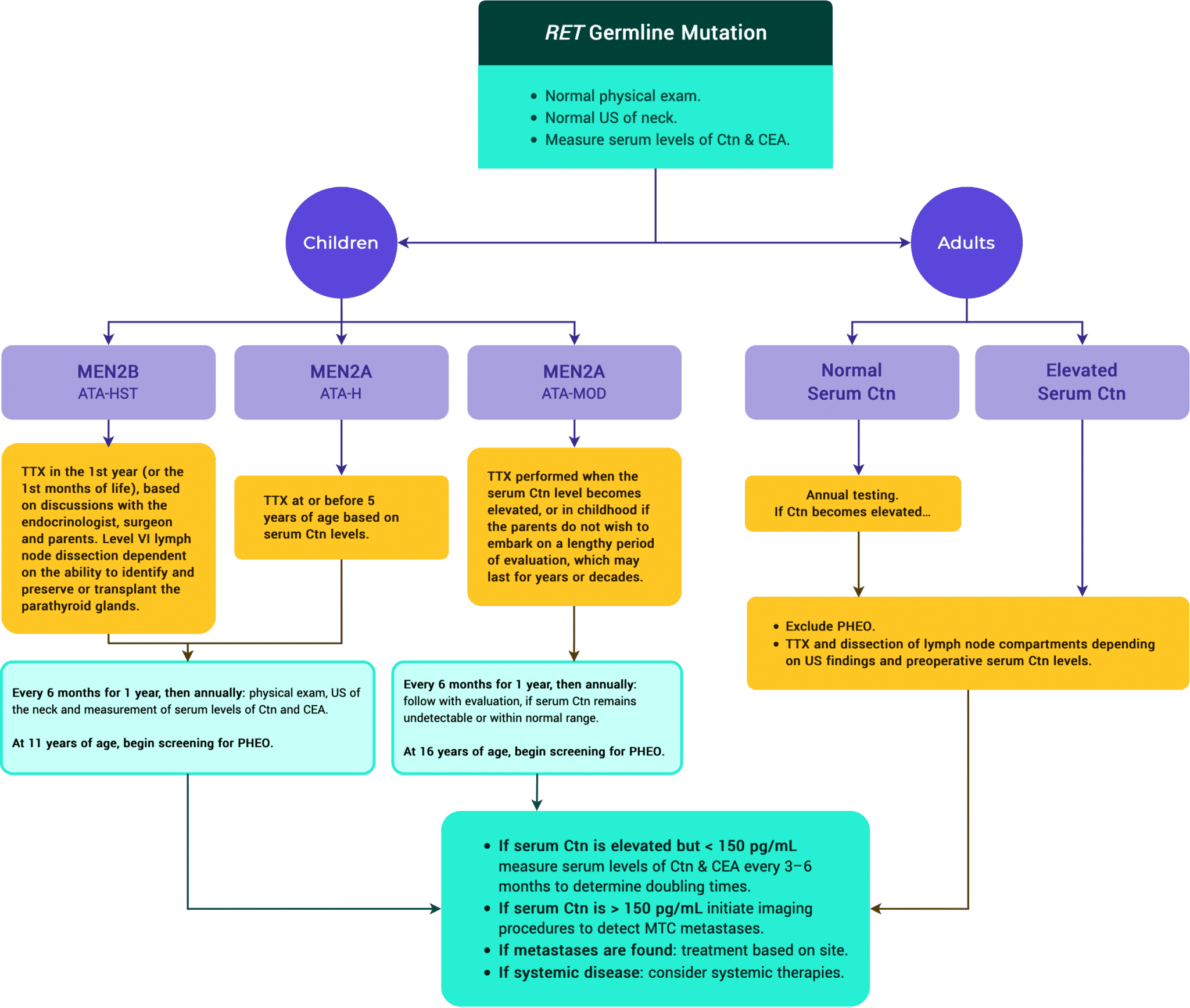
B. Manejo de la OPS en pacientes con NEM2A y NEM2B
ATA // ESMO // JAES // NCCN
El cribado de PHEO debe realizarse en pacientes con MTC. La evidencia de PHEO debe ser evaluada y tratada apropiadamente antes de proceder al siguiente paso en el camino. Si coexisten, el PHEO debe eliminarse antes de la cirugía para el CMT o el HPT.1-4
El cribado de PHEO y HPT debe realizarse anualmente. En el caso de la categoría ATA-MOD, puede ser apropiado un cribado menos frecuente. El cribado de la PHEO debe comenzar a los 11 años en los niños de las categorías ATA-H y ATA-HST y a los 16 años en los niños de la categoría ATA-MOD.1,2
El cribado consiste en medir las metanefrinas y normetanefrinas libres en plasma o las metanefrinas y normetanefrinas en orina de 24 horas. En los pacientes con resultados bioquímicos positivos está indicada la obtención de imágenes suprarrenales con TAC o RMN.1
Los pacientes con NEM2A o NEM2B y un diagnóstico histológico de CMT, independientemente de la edad y de los síntomas que presenten, deben excluir la presencia de un PHEO antes de cualquier procedimiento de intervención. La presencia de un PHEO debe excluirse en mujeres con MEN2A o MEN2B que estén planeando un embarazo o estén embarazadas. Si se detecta un PHEO, debe tratarse preferentemente antes del tercer trimestre.1
Una PHEO debe ser resecada después de una preparación preoperatoria adecuada. Es preferible la adrenalectomía laparoscópica o retroperitoneoscópica. La adrenalectomía subtotal para preservar la función cortical suprarrenal debe considerarse como un procedimiento alternativo.1
Los pacientes sin glándulas suprarrenales necesitan una terapia de sustitución de glucocorticoides y mineralocorticoides y deben ser controlados cuidadosamente para asegurar que sus niveles de esteroides son adecuados. Los pacientes deben ser educados en relación con el riesgo de crisis suprarrenal y llevar una pulsera o un collar que indique que no tienen glándulas suprarrenales y que están en terapia de sustitución de corticosteroides. Se requerirá un suplemento de glucocorticoides si se enferman gravemente o se lesionan.1
C. Manejo del HPT en pacientes con MEN2A
ATA // NCCN
Los pacientes de las categorías ATA-H y ATA-MOD deben someterse a un cribado de HPT en el momento de realizar el cribado de PHEO (a los 11 años en los pacientes de la categoría ATA-H y a los 16 años en los pacientes de la categoría ATA-MOD).1
Además de la ecografía, se recomienda la realización de imágenes paratiroideas que incluyan la gammagrafía con sestamibi con SPECT o 4D-CT para determinar la indicación quirúrgica.2
En los pacientes con HPT sólo deben resecarse las glándulas paratiroides visiblemente agrandadas. Si las cuatro glándulas están agrandadas, las opciones quirúrgicas incluyen la paratiroidectomía subtotal con un trozo de una glándula que se deja in situ en un pedículo vascular o la paratiroidectomía total con un autoinjerto heterotópico.ATA Debe considerarse la criopreservación del tejido paratiroideo.2
Los pacientes que desarrollan HPT después de la tiroidectomía para MTC deben tener estudios de localización realizados antes de repetir la cirugía del cuello. En la reintervención deben extirparse todas las glándulas paratiroides agrandadas, y las paratiroides de tamaño normal deben dejarse in situ. Si sólo se identifica una glándula paratiroidea agrandada y hay documentación histológica de que se han extirpado previamente tres glándulas paratiroideas, una parte de la glándula agrandada debe dejarse in situ con un suministro de sangre adecuado o injertarse en un sitio heterotópico.1
2. Manejo de pacientes con metástasis hormonalmente activas
La diarrea es común en pacientes con MTC avanzado y niveles elevados de calcitonina. Esta diarrea puede afectar negativamente a la calidad de vida y al estado nutricional del paciente; por lo tanto, el tratamiento de la diarrea es importante. Los pacientes con diarrea deben evitar el alcohol y deben ser tratados con fármacos antimotilidad como loperamida, difenoxilato/atropina o codeína. En raras ocasiones, los análogos de la somatostatina pueden ser útiles.
En raras ocasiones, las células cancerosas producen hormona liberadora de corticotropina (CRH) o ACTH ectópicas. Esta producción hormonal excesiva da lugar al síndrome de Cushing y a niveles elevados de cortisol. En los pacientes con síndrome de Cushing ectópico deben evaluarse y tratarse la diabetes sintomática, la debilidad, la hipopotasemia, la hipertensión y la gastritis resultantes. Dado que este síndrome es debilitante, el síndrome de Cushing debe tratarse a pesar de la menor supervivencia global. Para controlar los niveles de cortisol y estos síntomas, se pueden iniciar terapias anticortisol como el ketoconazol, la mifepristona, la aminoglutetimida, la metirapona o el mitotano. También se debe considerar fuertemente la adrenalectomía bilateral.
El tratamiento del cáncer medular de tiroides metastásico subyacente con terapias sistémicas, metastatectomías, cirugías de citorreducción, radiación o ablación de varias metástasis (especialmente las metástasis hepáticas) puede ayudar a aliviar estas metástasis hormonalmente activas, a saber, la diarrea y el Cushing ectópico.1

Añada los próximos seminarios de TIROxMDS a su calendario
En 2 rápidos pasos, puede añadir hoy mismo todo nuestro programa de próximos seminarios a su calendario. De este modo, recibirá notificaciones de las próximas conferencias, presentaciones y estudios de casos. Todos los viernes a las 8:00 AM EST, cubrimos un nuevo tema de la investigación publicada.
Añadir al calendario
Referencias
- 1.Haugen BR, Alexander EK, Bible KC, et al. 2015 American Thyroid Association Management Guidelines for Adult Patients with Thyroid Nodules and Differentiated Thyroid Cancer: The American Thyroid Association Guidelines Task Force on Thyroid Nodules and Differentiated Thyroid Cancer. Tiroides. Publicado en línea en enero de 2016:1-133. doi:10.1089/thy.2015.0020
- 2.Haddad RI, Nasr C, Bischoff L, et al. Guías de la NCCN Insights: Thyroid Carcinoma, Version 2.2018. J Natl Compr Canc Netw. Publicado en línea en diciembre de 2018:1429-1440. doi:10.6004/jnccn.2018.0089
- 3.Filetti S, Durante C, Hartl D, et al. Cáncer de tiroides: Guías de práctica clínica de la ESMO para el diagnóstico, el tratamiento y el seguimiento. Anales de Oncología. Publicado en línea en diciembre de 2019:1856-1883. doi:10.1093/annonc/mdz400
- 4.Ito Y, Onoda N, Okamoto T. The revised clinical practice guidelines on the management of thyroid tumors by the Japan Associations of Endocrine Surgeons: Preguntas básicas y recomendaciones para el tratamiento del cáncer de tiroides. Endocr J. Publicado en línea en 2020:669-717. doi:10.1507/endocrj.ej20-0025





